後はデザインに合わせて解剖学的に存在する場所から血管を確保し、内シャントを作成する場合にはやや細かい作業ですが吻合と言われる血管同士をつなぎ合わせる事をすればよいわけで、これはある程度のトレーニングがなされた医師であればだれでもそれほど困難なく行えることです。
すなわちバスキュラーアクセスを作成する構想力と想像力がアクセスサージャンとよばれる医師に必須の能力で、細かい吻合をする手先の器用さなどは外科学の基本さえ身についていればあまり問題とされる事ではありません(と、私は考えています)。
しかし、そうはいってもちょっとした手技上のコツ、いわゆるTIPSなどというものも無いわけではありません。
これらの事柄はいわゆる教科書のどこかに偉大な先人が記載してくれてはいるのですが、凡人には実際に経験してみないとその有難さと重大さが身を持ってわからないという事は多々あります。いわば学生時代に学校の教科書を読んでわかったつもりになっていても、実際に問題などを解いてみないと本当に身についた活用できる知識になっているかどうかわからないという凡夫の体験にも通じるものがあります。
すなわち外科系医師にとって経験は何物にも代えがたい宝であり、どんなに天才肌の医師であっても容易には越えられないものであろうと想像しています。
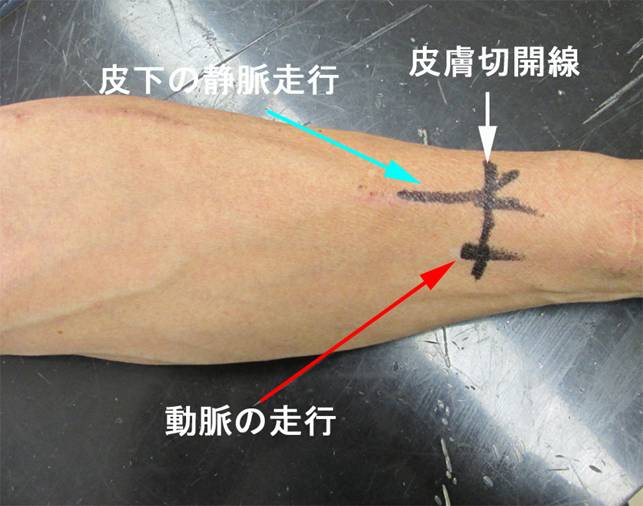
基本的な内シャントにおける手術前のデザイン:手術前に血管の状態を把握したうえで吻合する位置を決定してデザインする。使用する予定の血管が実際には使用不能であった場合でも、一度皮膚切開を加えてしまえば一般的には同一の部位でやり直すことは難しく、新たな場所に切開を加えなければならない。
バスキュラーアクセスの作成 2
内シャントを作成する場合、動脈と静脈を吻合、つなぎ合わせることは基本さえ押さえておけばさほど難しい事ではありません。もちろん数ミリの細い血管同士をその中を血液がとどこおりなく流れ、周囲に漏れ出すことが無いようにするわけですから拡大鏡などを使って細かく縫い合わせるなども行いますが、あまりに細い血管をうまくつないでもバスキュラーアクセスとして使用できなければ意味がありませんので、内シャントに関してはその吻合の細かさにはおのずと程度があります。
ですから、内シャントの吻合を終えた後にうまく血液が流れない場合、その原因は吻合に対する外科的手技そのものよりもつなぎ合わせた血管、動脈に生じた攣縮[レンシュク]にある場合が多くあります。
この攣縮とは動脈がけいれんを起こしてその中の血液が非常に流れにくくなる状態で動脈を乱暴に取り扱うと起り易いといいますが、稀に丁寧に扱っていても見られることがある現象です。
簡単な内シャントであれば1時間程度で吻合まで終えてしまえるものですが、動脈の攣縮のためにその後1時間ほどおさまるまで傷口を露出した状態でじっと待つという経験もしたことがあります。何もせずに倍の時間じっと待つというのもかなりしんどい話でして、いくら手技に自信があってもひょっとするとあの場所のあの縫い方が悪かったのではないか、もう少し別の場所や血管を使ってやり直さないと、結局は血栓を作って閉塞をしてしまうのではないかなど様々なことが頭をよぎります。
手術を行った術者すら待っている時間はこんな精神状態になりかねませんから、患者さんの不安は推して知るべしと思われます。もちろん動脈の攣縮についてはどんな教科書にも書いてあることであり、知らないアクセスサージャンはいないのですが、ヘパリンとよばれる抗凝固剤を投与してひたすらおさまるのを待つというのは、それで解決した経験がない者にとってはなかなかできる事ではないと思います。術者の不安は患者さんに伝わるものですし、確たる見通しの有無は非常に重要になってきます。ここでも外科医の宝である「経験」が生きてくると考えます。
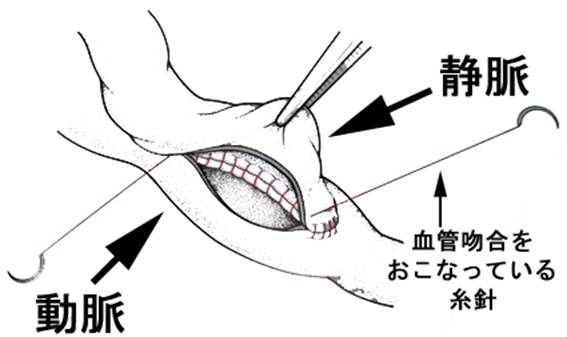
内シャント手術の模式図:動脈と静脈を吻合する(つなぎ合せる)方法は種々ありますが、典型的なやり方の一つを示した図です。針のついた糸で血管を連続して縫っていく方法をとっています。
バスキュラーアクセスの作成 3
「動脈の攣縮がおこったら、抗凝固剤でも投与しておさまるまでひたすら待つ。」とお話しさせていただきましたが、とあるバスキュラーアクセスの研究会において某先生がミルキングというマッサージをすることによって長時間も待たずにかなりのケースで回復することを教えてくださいました。
以前から敬服し、かつての勤務先ではどうしても困ったケースでは直接アドバイスいただいて、その理路整然とした考え方には深く感銘を受けている先生の発言でしたので、もし今後同じようなケースがあれば試してみようと考えています。
ただし、この方法は作成したばかりの内シャントを駆血して行うために吻合部分に負担もかかる両刃の剣の性格があるため、術中に行うのであれば必ず術者が責任を持って行うべきである事、また明らかにある程度の量の血栓が存在している場合には血栓が飛んで梗塞を引き起こすこともあり得るので十分に注意すべきことなどをお話ししておられました。
これなどもやはり経験ある外科医の金言と言えると思います。実際の手術での直接のご指導ではなく、このようにちょっとしたアドバイスだけであっても経験ある外科医の一言は非常に示唆に富んだものがあり、彼の人間性も含め私のバスキュラーアクセスにおけるお師匠さんと勝手に尊敬させていただいています。
バスキュラーアクセスの作成 4
閉塞して再使用することができない場合を含め、新たにバスキュラーアクセスを作成するときにはデザインが大切であることをお話ししました。
また、そのデザインを決めるにあたっては必ずしも画一的なものがあるわけではなく、患者さんの年齢、合併症や原病と言われる透析に入る原因となった疾患、今後の患者さんの透析生活に対する見通し、さらには患者さんが置かれている家庭や社会的環境によっても違ってくることもすでに述べたと思います。
更に加えて、これまでの繰り返しになりますが、患者さんが普段透析を行っているクリニックスタッフのバスキュラーアクセスに対する意識も、どのようなバスキュラーアクセスをこの患者さんに作成するのが最良なのかのデザインを決める要素です。この事を最近具体的に感じる例がありました。
尺側皮静脈とよばれる子指側を走行する血管は上腕においては筋肉の膜に囲まれて深くに存在していますが、これを腋の近くまで15-20cm程完全にブラブラの状態にして皮膚のすぐ下に表在化したのち肘部あたりの動脈とつなげて内シャントを作る方法があります。
前腕における似たような術式をこのブログでも例示させていただいたことがありますが、とあるバスキュラーアクセスの研究会において、動画を用いてこの方法を報告しておられる先生がいらっしゃいました。私自身も過去において何度か行ったことのある方法で、患者さんによっては人工血管の使用を避けるなどの場合に非常に良い方法であると認識しています。
しかし以前からの疑問の一つは、もし閉塞して血栓を作ってしまった場合に、そのように表在化をして本来の解剖学的な位置から変更してしまった患者さん自身の静脈血管を、血栓を取り除いた後に閉塞した原因である狭窄に対する適切な処置を行なえば、再び使用することが可能なのかどうか?すなわち修理を加えて再使用することができるのか?といった点にありました。
人工血管の場合には閉塞しても血栓を除いてから原因となっている狭くなった部分、狭窄をPTAや手術によって修復すれば再びそのシャントを使用することができます。しかし、上腕の尺側皮静脈を表在化して作成するこの場合は、私自身は血栓を除いての再使用はそれほど容易なことではなく、多くの場合に再度新たな場所に新たなシャントを作成せねばならないことになると思っていました。もちろんうまく再利用できるケースもありますが、人工血管の場合に比べると救済(レスキューと言います)可能な場面は少ないように思います。
しかし、これも前腕での似たような術式でも同様ですが、完全に閉塞してしまう前に問題をとらえ、PTAを行って維持できれば、そのシャントとしての開存期間は人工血管に勝るとの報告は多くあります。そうであるならば、問題点を事前に的確に見つける能力と熱意がこういったシャントを維持できる施設に求められる資格であり、そのような施設であればアクセスサージャンも安心して人工血管回避のためのやや特殊な内シャントを作成して維持を任せることができるのです。受け手側のバスキュラーアクセスに対する意識の高さが、シャント作成のデザインにも影響してくるひとつの例であると思うのです。
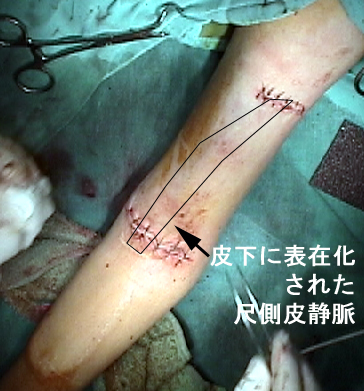
上腕の深いところを走行する尺側皮静脈を表在化した内シャント:(やや説明が専門的ですが… )表在化されて新たに皮下に走行を変えられた上腕尺側皮静脈は、表在化する過程においてすべての分岐を結紮切離してしまうために血流は一本道となる。このため一旦閉塞が起こると表在化された血管の全長にわたって血栓による閉塞を作ることが多く、血栓除去後も再使用が困難な場合もある。
バスキュラーアクセスの作成 5
血液が流れても使用することのできない内シャントを作成しても意味がないことはこれまでも述べたように当然のことです。
しかし、穿刺にかかわるスタッフが腕を磨くことにより十分に使用可能になるものであれば、努力すべきであることも散々述べてきました。では努力すれば何とかなる場合と、努力してもまったく意味がない場合の境界線は果たしてどこにあるのでしょうか? 難しい問題ですが、やはり血管走行などに関する正確な解剖学的知識と血液透析としての知見に立って無理のない事であるかどうかが判断の分かれ目になると思います。
バスキュラーアクセスとして使用できる最低条件は、十分量の血液を脱血として採取可能であり、浄化された血液を返血として患者さんの血管にスムーズに戻すことができる事です。
しかし、せっかく浄化された血液も患者さんの体にいきわたる前にすぐに再び脱血側から引き込まれてしまっては、その間で浄化された血液が空回りすることになり意味がありません。これを再循環と言いますが、「患者さんの血管にスムーズに戻す」とはこの再循環の割合を極力少なくすることでもあります。たとえば内シャントに脱血として穿刺した針先と返血として穿刺した針先が近い位置に存在すると、どうしても再循環の率が高くなってしまいます。
このため両者の針先は最低でも5cm以上離すことは血液透析にかかわるスタッフには常識です。
すなわち5cm以上の距離を保って針を2か所穿刺できる血管が確保されないバスキュラーアクセスは、いくら十分量の血液が流れていても日常透析として使用するのは不適切です。
上述の再循環の例でもお分かりのように、脱血路の確保もさることながら返血のための穿刺部の確保に困る事が多々あります。穿刺場所の確保が短い距離の間でしかできない内シャントの場合、脱血のための穿刺はその場所に行うにしてもその針先から5cm以上離して返血の針を刺すことは非常に難しくなります。
加えて透析中に針が抜けないようにしっかりと固定することが必要ですから、固定のためにテープを張る場所の確保までを考えるとますます困難です。穿刺部位を何とか確保しても、針の固定に無理が加わると、透析中に患者さんが少し体を動かしただけで針が血管の壁に当たってうまく血液が流れなくなったり、ひどい場合には透析中に針が抜けて大出血してしまったりと言った事故につながる可能性があります。
仮にこのような事故が発生したならば、それは根本的には事故が起きた時に針を刺して固定したスタッフ個人の責任ではなく、いつかおこる可能性がある状態を放置していたところに問題があると私は思います。
脱血路としては使用可能であっても、返血に適した静脈が確保できない状態においてこのようなシャントを漫然と使用したり、そのままの使用をスタッフに強要したりすることは避けるべきことです。まして新たにシャントを作成する段階から当然予想できる事であるならば、そのようなシャントは脱血専用として使用する場合を除いてできる限りデザインすべきではないともいえると思います。
バスキュラーアクセスの作成 6
バスキュラーアクセスを新たに作成する場合、透析に十分な血液を得る必要がある脱血路の問題 ─このための仕組みとしてシャントとよばれる動静脈の短絡や動脈表在化などの手技がありますが─ も重要ですが、返血のためのルートを確保することもこれに劣らず重要です。動脈表在化をして脱血はできても返すべき静脈が見つからないのではせっかくの動脈表在化手術も意味がありません。内シャントについても同様です。
前腕において患者さん自身の血管で作成した内シャントが使用できなくなった時、何度かの手術を繰り返したのちに肘部付近で動脈と静脈つなぐ(吻合する)ことになる場合があります。
肘部の少し前腕寄りの部分での吻合であれば、多くの場合はつないだ静脈は上腕において親指側を走行する橈側皮静脈と小指側を走行する尺側皮静脈の太めの2本の静脈の流れに分かれますから、これらの血管を適切に使用して穿刺部位を2か所確保することになります。
これらの血管のうち橈側皮静脈は皮膚の直下を走行してシャント血管として発育すれば目視も簡単であり、穿刺し易く使い勝手の良い血管です。しかし、解剖学的問題もあって往々にして血管が狭くなる狭窄がおこりやすく、また初めから閉塞していてシャント血管としては使用できない場合もあります。
このような状態になるとシャント血流はもう一方の尺側皮静脈のみに流れる一本道となります。多くは内シャントを作成した後に徐々に狭窄が進んで閉塞してしまうケースなのですが、中には内シャント作成時点において既に橈側皮静脈が使用できない場合もあります。一本道となった上腕の尺側皮静脈は、人工血管のところでお話ししたように閉塞しにくい有難い血管ではありますが、そのままでは肘部から5cm程上腕へ進んだところで奥深く筋膜の下に隠れてしまいます。
このため皮下に直視して穿刺できる場所は、肘部付近に動静脈吻合を行った場合にはわずか5cm確保できるかどうかという状態になります。これでは他に返血のための適切な静脈が見つからなければどのように工夫して穿刺を行っても穿刺する2本の針先を5cm以上確保することは難しく、再循環の問題や針の固定に伴うトラブルの原因となります。
穿刺の技量を高めればどうにかなる問題とは違うのです。長く使用している間に徐々にこのような状態になった内シャントは、仮に今のところ何とか使用できていたとしてもトラブルが起こる前に適切に再手術して問題を回避すべきですし、もし、初めからこのような状態になる事がわかっているのであれば、繰り返しになりますがそのようなシャントはできる限り作成すべきでないと思います。不可能なことを現場のスタッフに強要しても努力や熱意で改善できることとできないことがある境界線と言える一例かと思います。
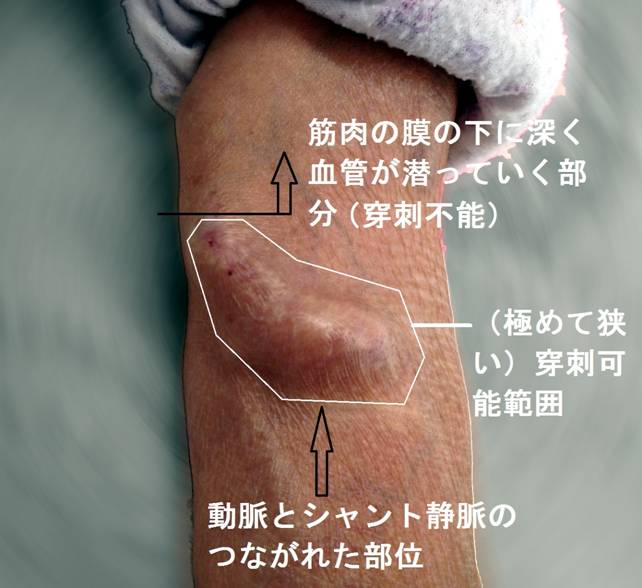
肘部で動静脈吻合がなされ、解剖学的な問題から穿刺可能な範囲が非常に限られた領域となった内シャント(本文中の例):本来であれば(内シャントが作成されたころは)、向かって右側にも肩の付近まで皮下を走る橈側皮静脈がシャントの流れとして存在していたと思われますが、この患者さんでは(時にみられるように)それが完全に途絶して痕跡も容易には認められず、本文中にあるように吻合部から5cm程ですぐに筋肉の中に入ってしまう上腕の尺側皮静脈のみにシャント血流が流れています。穿刺可能な部位は極めて限定されて穿刺困難からトラブルになる事もあり得る状態と言えます。
バスキュラーアクセスの作成 7
肘部付近に内シャントを作成する場合に注意すべき点はこれだけではありません。肘部や上腕において動静脈瘻である内シャントを作成する場合、長年使用するとどうしても内シャントへの血流が多くなりすぎる大容量のシャントになり易くなります。
人工血管を使用した場合にも時にありますが、長年の経過を経た程度のはなはだしくひどいものは患者さん自身の血管である自己静脈を使用した内シャントの場合に多く見られます。静脈は容量血管と言われ、血管壁が伸縮性に富んで大量の血液が流れるとそれだけ大きく拡張しやすい構造になっているからです。
大容量シャントの問題点は過大なる心負荷、すなわち心臓に過剰の負担がかかることが第一に挙げられます。また本来は手指などの末端まで送られるはずの動脈血が、動静脈瘻を介してシャント静脈に途中で逃げてしまうことによって必要な血液が送られない虚血の状態になり、ひどい場合には指などの末梢組織が壊死に陥ることもあります。反対にあまりにシャント血流が多くてうっ血を起こすとシャントのある腕が全体に大きくはれ上がることになります。
このような大容量シャントに関しては様々な治療方法が提唱されています。
しかし、たびたび心不全を繰り返すような重篤な場合には、シャント閉鎖を余儀なくされることも稀ではありません。しかし、うっ血によって腕が大きくはれ上がったような大容量シャントを閉鎖することは、時に非常に大変な場合があります。異常に発育して大きく拡張したシャント静脈は万が一にも傷つくと大出血を起こしますし、側副路とよばれる分岐した横道が異常に発達して本来の解剖がわからず、動脈との吻合部分に容易にたどり着けない場合もあります。
通常のシャントであれば外科的に閉鎖することは簡単ですが、大容量シャントの場合にはかなりの緊張を強いられる場合もあるのです。すなわち、作成するより閉鎖の方が難しいといったケースもあるという事です。肘部付近での内シャントの場合にはこのような事態も考えたうえで作成する必要があります。
